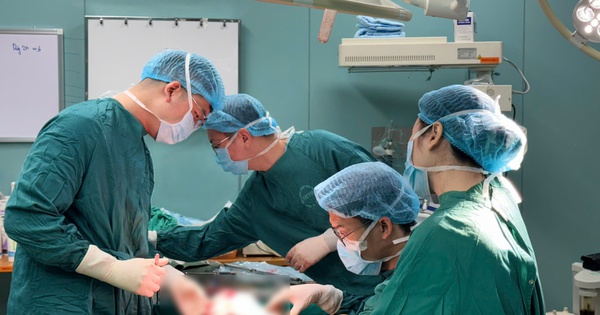
Cô gái dẫn đường trong ca mổ tách hai bé song sinh
Kể từ đó, chị bắt tay thực hiện việc chụp phim, siêu âm, rồi đưa lên ghép, vẽ, dựng hình 3D cơ thể của hai đứa bé từ lúc chúng 3 tháng tuổi trong suốt 10 tháng, qua ca mổ tách và sẽ tiếp tục suốt thời kỳ hậu phẫu.
Nhờ những hình ảnh từ chụp cắt lớp vi tính (CT), cộng hưởng từ (MRI), X-quang... được Khánh dựng thành ảnh 3D chi tiết từng tới mạch máu nhỏ li ti, các phẫu thuật viên đã tiến hành cuộc mổ tách đúng như dự liệu, nhanh chóng, chính xác, không một mạch máu nào bị cắt nhầm, hai bé mất máu ít.
"Không trực tiếp cầm dao mổ, nhưng bác sĩ chẩn đoán hình ảnh thực sự là 'mắt thần siêu việt' của phẫu thuật viên, góp phần quan trọng cho sự thành công ca đại phẫu", bác sĩ Trần Đông A nói sau khi Trúc Nhi, Diệu Nhi được tách rời, ngày 15/7.
Bác sĩ Nguyễn Ngọc Minh Khánh, 29 tuổi, Khoa Chẩn đoán Hình ảnh, Bệnh viện Nhi đồng Thành phố, là thành viên Nhóm chẩn đoán hình ảnh ca phẫu thuật tách dính song sinh. Trưởng kíp, người chịu trách nhiệm chính là bác sĩ Nguyễn Đức Trí, Trưởng khoa Chẩn đoán Hình ảnh, Bệnh viện Nhi đồng Thành phố. Sát cánh còn có kỹ thuật viên trưởng Phạm Văn Tài, cùng khoa, bác sĩ Huỳnh Thị Vân, chuyên gia chẩn đoán hình ảnh tại Pháp, bác sĩ Nguyễn Anh Tuấn trưởng khoa X-quang Bệnh viện Nhi đồng 1, bác sĩ Nguyễn Nghiệp Văn, Trung tâm y khoa Medic...

Khánh trẻ nhất nhóm, được các thầy cô giao nhiệm vụ trực tiếp chẩn đoán hình ảnh, đồng thời hướng dẫn, trợ giúp thực hiện ca mổ. Bác sĩ vẫn nhớ lần đầu tiên nhìn thấy hai cấu trúc cơ quan, cơ thể kỳ lạ trên phim X-quang của đôi song sinh dính nhau, được một đồng nghiệp gửi tới. Chị nheo mắt, cố gắng mường tượng phía sau tấm phim, hai bé gái ba tháng tuổi đang bị dính như thế nào nhưng bất lực.
"Trong lòng dâng lên nỗi xót xa khó tả. Lúc ấy tôi vẫn chưa hình dung nhiệm vụ này lớn lao và khó khăn đến thế nào. Chỉ biết mình phải làm gì đó để giúp các em", bác sĩ Khánh nói.
Từ hôm đó, bác sĩ trẻ gắn bó với hành trình trả lại cuộc đời cho hai chị em "song Nhi". Mỗi 3 tháng, hai bé được siêu âm Doppler tim, van tim, não, ngực bụng, chụp CT bụng chậu có cản quang, chụp CT điện toán vùng bụng chậu, não. Các chẩn đoán phân bố giải phẫu (cơ thân và khung xương, não, tủy, ngực, bụng, ruột, hệ niệu dục, xương chậu) và phân bố mạch máu được thực hiện kỹ càng, chi tiết.
Ba lần chụp lúc 3, 6 và 9 tháng tuổi, hai bé còn yếu, thở rất mạnh, lồng ngực phập phồng liên tục, thuốc cản quang không thể hiện được hết các chi tiết. Hình ảnh rung nhòa, chỉ xác định được vị trí gan, lá lách, thận, tụy, bàng quang, tử cung. Còn mạch máu nhỏ quá, mới thấy có nhánh mạch máu từ Trúc Nhi băng qua phần trước bụng của Diệu Nhi. Phần ruột dính ở đâu, phân bố mạch máu như thế nào, các dữ liệu quá ít ỏi, chị chưa trả lời được.
Đến lần chụp thứ tư, trước mổ một tháng, cơ thể hai bé lớn hơn, đạt gần 15 kg, các mạch máu mới hiện rõ trên hình ảnh. Chị thực hiện siêu âm toàn diện "từ đầu tới chân" cho các bé. Có phim, bác sĩ dành cả tuần, thức nhiều đêm trong bệnh viện để nghiên cứu và lên bản vẽ, dựng ảnh 3D.
Đây là lần đầu tiên chị có được câu trả lời rõ ràng, chi tiết cho bác sĩ phẫu thuật, rằng bộ ruột bị dính ở đâu, các tạng được bé nào tưới máu như thế nào. Quan trọng nhất, hệ thống mạch máu thông nối giữa hai bé phân bổ ra sao. Tất cả được vẽ hoàn chỉnh và trình bày kỹ lưỡng khi hội chẩn.
Từ đó, các phẫu thuật viên mới tiến hành phân chia ruột, lựa chọn bàng quang, thận và cơ quan sinh dục chính xác cho mỗi bé.
"Chẩn đoán hình ảnh tốt đến đâu thì phẫu thuật viên bước vào phòng mổ tự tin tới đó. Mình cố gắng hết sức để các phẫu thuật viên không tốn thời gian thám sát bụng, lần tìm và đánh giá các mạch máu liên thông", bác sĩ Khánh chia sẻ.
Giáo sư Trần Đông A, cố vấn ca mổ, và tiến sĩ Trương Quang Định, Giám đốc Bệnh viện Nhi đồng Thành phố nhiều lần khẳng định, nhờ chẩn đoán hình ảnh chính xác nên cuộc mổ diễn ra đúng dự liệu. Thời gian mổ được rút ngắn, các bé không gặp biến chứng bất ngờ. Đặc biệt, không có bất kỳ mạch máu nào bị cắt sai gây chảy máu không kiểm soát, lượng máu dự trù không cần dùng hết.
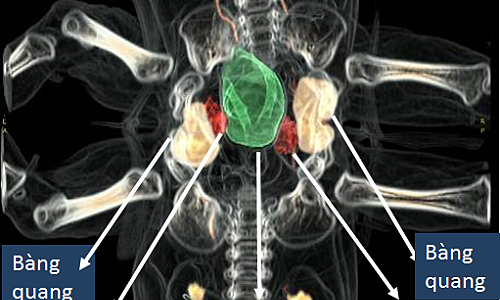
Trúc Nhi, Diệu Nhi chào đời dính nhau vùng bụng ngực, thuộc ca hiếm gặp trên thế giới, tương tự ca song sinh Việt - Đức năm 1988. Hai bé được các bác sĩ Bệnh viện Nhi đồng Thành phố nuôi từ khi lọt lòng mẹ đến 13 tháng tuổi, đủ sức khỏe trải qua ca đại phẫu tách rời. Ca mổ hoàn tất, nhưng quá trình chăm sóc sau mổ còn nhiều gian truân.
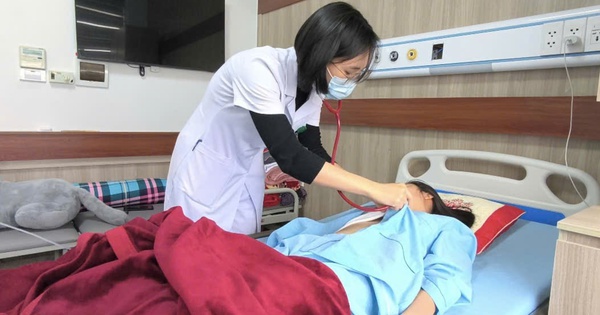
Hiện tại, hai bé đã ở giai đoạn hậu phẫu ngày thứ 5, bác sĩ Khánh vẫn tiếp tục nhiệm vụ của mình. Hàng ngày chị đến siêu âm, khảo sát tại chỗ cho hai bé bởi việc chẩn đoán hình ảnh vẫn rất quan trọng, giúp cảnh báo bác sĩ lâm sàng nếu có biến chứng, nhằm xử lý sớm.
Siêu âm cho Diệu Nhi và Trúc Nhi tại phòng Hồi sức Tim xong, bác sĩ Khánh thấy vui vì dấu hiệu sinh tồn của các bé ổn định hơn qua mỗi ngày, nhu động ruột tốt, co bóp đều đặn, nước tiểu trong trở lại. Hai bé còn mở mắt khi chị nắm tay động viên.
Thư Anh
Tin liên quan
Đọc tiếp cùng chuyên mục
Điều khác biệt của mùa sốt xuất huyết năm nay

Y học thường thức - 06/08/2024
Bệnh nhân tiên lượng xấu do mắc sốt xuất huyết. Biến chứng nguy hiểm của ca mắc sốt xuất huyết Tháng 7 vừa qua, Trung tâm Bệnh nhiệt đới,...
Xuất hiện ổ dịch bệnh sởi tại Đắk Lắk

Y học thường thức - 16/07/2024
Cán bộ y tế điều tra, giám sát ổ dịch bệnh sởi tại huyện Cư Kuin. Ảnh: Mai Lê. Ổ dịch sởi xảy ra trên địa bàn 2 xã Ea Bhốk và Dray Bhăng,...
Xử trí kiến ba khoang đốt, tránh để lại sẹo thâm

Y học thường thức - 03/07/2024
Giảm tác hại tối đa của kiến ba khoang Đầu mùa mưa hằng năm là thời điểm kiến ba khoang bắt đầu xuất hiện nhiều. Thạc sĩ bác sĩ chuyên khoa I Trần Ng...
Trẻ béo phì có vệt đen vùng cổ, có đáng lo?

Y học thường thức - 28/05/2024
Hỏi: Con trai tôi năm nay 10 tuổi, nặng hơn 50kg, thời gian gần đây vùng cổ sau gáy xuất hiện vệt đen như bẩn chưa tắm sạch, vậy có gì bất thường...