Hồi sinh những bệnh nhi suy thận giai đoạn cuối
Trẻ sống khỏe sau ghép thận
Ở tuổi 19, nữ sinh T.M (trú tại Hải Phòng) căng tràn sức sống với nhiều dự định cho tương lai như bao bạn bè cùng trang lứa khác. Ít ai biết, cô bé M của 14 năm trước đã trải qua cuộc phẫu thuật ghép thận sau thời gian dài điều trị suy thận giai đoạn cuối.
Khi đó, M là bệnh nhân nhỏ tuổi nhất được thực hiện ghép thận. Những cuộc chạy thận nhân tạo giúp M duy trì sự sống nhưng mang nhiều nguy cơ đe dọa tính mạng. Quyết định ghép từ thận người thân cho đã mang lại cho M cuộc sống khỏe mạnh.
Tương tự, V.A là một trong số ít bệnh nhi được ghép thận vào năm 2004. Thành công của ca ghép đã hồi sinh sự sống cho cậu bé. Sau 20 năm, V.A đang có cuộc sống tốt và hạnh phúc bên tổ ấm nhỏ của mình.
Đã 5 năm, các bác sĩ Bệnh viện Nhi Trung ương vẫn chưa thể quên bé trai B.B.N (ở Thái Nguyên) - bệnh nhi được ghép thận đạt "kỷ lục" nhẹ cân nhất. Sinh ra chỉ có 1 quả thận bên phải và bị thiểu sản, khi 10 tháng tuổi, N được phát hiện chứng suy thận.
Căn bệnh khiến cậu bé chậm phát triển thể chất, khi 6 tuổi, N chỉ nặng 12kg, cao 110cm. Năm 2019, N có dấu hiệu tăng kali máu, mức lọc cầu thận giảm thấp và được chẩn đoán suy thận giai đoạn cuối, chỉ định ghép thận.
N được ghép thận từ người mẹ. Ca phẫu thuật kéo dài nhiều giờ do thể trạng bệnh nhi rất kém đã thành công, mở ra cuộc đời mới mạnh khỏe cho N.
Cùng với T.M, V.A, B.B.N, gần 60 trẻ với điểm chung mắc suy thận mạn tính giai đoạn cuối sống lay lắt nhờ lọc thận đã được hồi sinh nhờ những ca ghép thận ở Bệnh viện Nhi Trung ương.
TS. BS Nguyễn Thu Hương, Trưởng Khoa Thận và lọc máu, Bệnh viện Nhi Trung ương cho biết: "Nếu không được thay thế thận, bệnh nhân phải chạy thận nhân tạo suốt đời. Việc chạy thận nhân tạo kéo dài sẽ làm tăng nguy cơ ảnh hưởng đến chức năng tim mạch, nguy hiểm đến tính mạng bệnh nhân.
Bên cạnh đó, việc chạy thận nhân tạo tuần ba lần tại bệnh viện ảnh hưởng đến chất lượng cuộc sống của trẻ, các em không thể đến trường học hành vui chơi như các bạn cùng lứa tuổi; đồng thời ảnh hưởng đến kinh tế của gia đình do bố mẹ phải nghỉ việc đưa trẻ đi chạy thận".
Tỷ lệ thành công sau ghép thận khoảng 98,2%
Theo ThS. BS Nguyễn Thị Bích Ngọc, Khoa Thận và Lọc máu, Bệnh viện Nhi Trung ương, ghép thận là một hành trình dài của cả bệnh nhi, gia đình và các bác sĩ. Để thực hiện ghép, mọi yếu tố từ chiều cao, cân nặng, các chỉ số xét nghiệm máu, tiêm phòng ngừa bệnh truyền nhiễm, cho tới việc tìm được người cho thận phù hợp đều được kiểm soát chặt chẽ.
Khả năng chữa khỏi bệnh suy thận ở mỗi bệnh nhi khác nhau, phụ thuộc vào rất nhiều yếu tố như: giai đoạn, nguyên nhân, mức độ nghiêm trọng, cũng như khả năng đáp ứng phương pháp điều trị.
Cha mẹ nên chủ động đưa con đi thăm khám nếu nghi ngờ trẻ mắc bệnh suy thận hoặc xuất hiện các triệu chứng bất thường. Nếu được phát hiện sớm và điều trị đúng phương pháp, trẻ sẽ có cơ hội phục hồi hoàn toàn.
Với bệnh nhi đã được chẩn đoán suy thận cấp, cha mẹ cần tuân thủ theo đúng phác đồ điều trị, không tự ý bỏ thuốc, không sử dụng các loại thuốc nam, thuốc bắc không rõ nguồn gốc.
BS Nguyễn Thu Hương
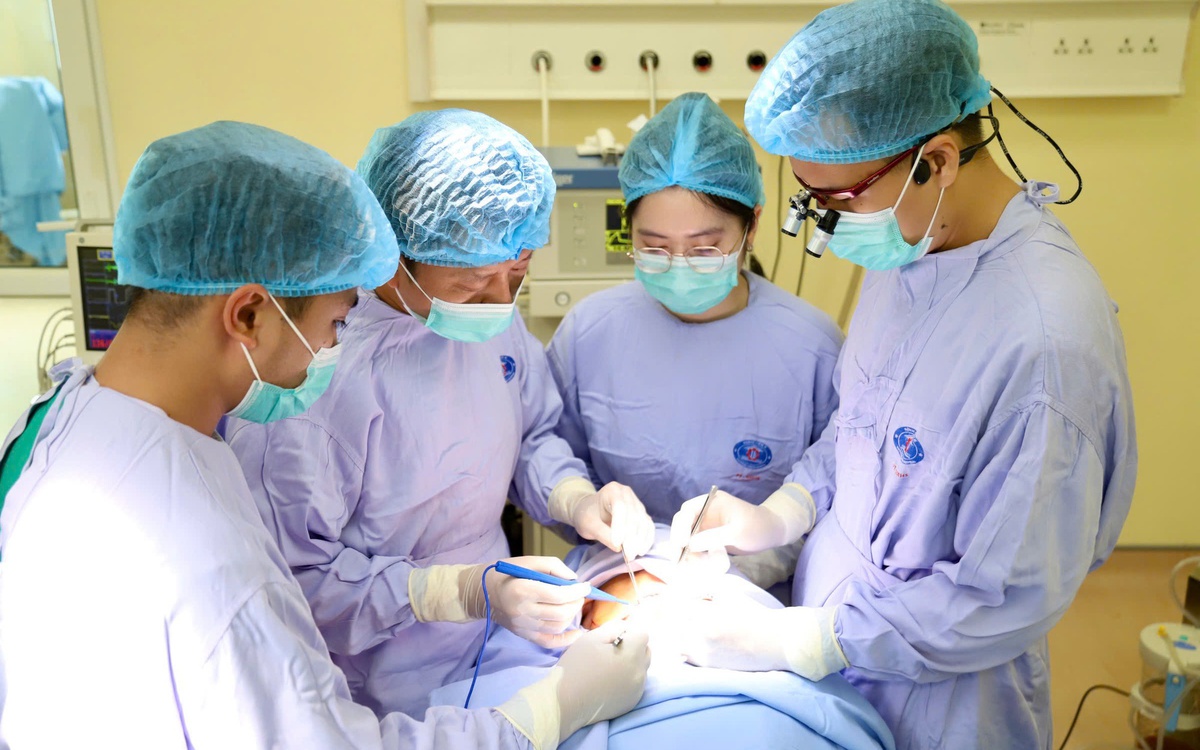
Khi ghép thận từ người cho sống, phẫu thuật lấy thận và ghép thận là 2 cuộc mổ được tiến hành song song, phối hợp nhuần nhuyễn để đảm bảo thận lấy ra phải được ghép kịp thời. Sau ghép, trẻ được theo dõi rất tỉ mỉ từng giờ các chỉ số sinh tồn, lượng dịch vào… đến khi ổn định.
Một ca ghép thận không thể thành công nếu không có sự phối hợp nhịp nhàng của tất cả các chuyên khoa trong bệnh viện như: Ngoại Tiết niệu, Tim mạch, Thận và Lọc máu, Gây mê hồi sức, Hồi sức Ngoại, Nội tiết - Chuyển hóa - Di truyền, Chẩn đoán hình ảnh, Ngân hàng máu, Sinh hóa, Huyết học…
Theo các bác sĩ Nhi khoa, ghép tạng cho trẻ em khó khăn hơn ghép cho người lớn. Thứ nhất, các cấu trúc giải phẫu của trẻ em nhỏ, việc kết nối các mạch máu, ống dẫn trở nên khó khăn, đòi hỏi thao tác tỉ mỉ, tinh tế.
Thứ hai, trẻ nhỏ với bệnh lý mạn tính kéo dài, suy dinh dưỡng, suy tạng, sức đề kháng suy giảm, dễ nhiễm trùng, xuất huyết, trong phẫu thuật một lượng máu nhỏ mất đi cũng có thể gây hậu quả lớn.
Hơn nữa, tình trạng toàn thân suy kiệt, bệnh lý bẩm sinh mạn tính, đòi hỏi sự chăm sóc trước, trong và sau mổ hết sức quan trọng, có ý nghĩa sống còn. Tuy nhiên, nếu ca ghép thành công, trẻ có thể khỏi bệnh hoàn toàn với tiên lượng sống tốt hơn người lớn. Bệnh nhi có thể trở lại cuộc sống với những sinh hoạt bình thường.
Đến nay, tại Bệnh viện Nhi Trung ương, tỷ lệ thành công sau ghép là khoảng 98,2% với độ tuổi trung bình là 13,3 tuổi.
Đọc tiếp cùng chuyên mục
Tán sỏi thận qua da thành công cho cụ ông có quả thận "chui" sát vòm ngực
Y tế 24h - 29/05/2026
18 năm sống cùng cột sống gập cứng và những cơn đau triền miên TS.BS Nguyễn Đình Liên, Trưởng khoa Phẫu thuật Tiết niệu và Nam học, Bệnh viện E cho...
Bác sĩ chỉ mặt thủ phạm gây khò khè, nổi mẩn khi dùng điều hòa

Y tế 24h - 26/05/2026
Điều hòa là nguồn tích tụ vi khuẩn gây bệnh Theo TS.BS Nguyễn Hữu Trường, Phó Giám đốc Trung tâm Dị ứng - Miễn dịch lâm sàng, Bệnh viện Bạch Mai, n...
Tránh sốc nhiệt, đột quỵ trong mùa nắng nóng, các bác tài cần lưu ý điều này

Y tế 24h - 25/05/2026
Nguy cơ đột quỵ tăng cao ngày nắng nóng Mới đây, tại TP.HCM, người dân phát hiện một nam tài xế taxi 49 tuổi tử vong trong ô tô đang đậu sát lề đườ...
Bé gái 2,5 tuổi bị que xiên thịt đâm vào sọ não
Y tế 24h - 25/05/2026
Ngày 25/5, các bác sĩ Bệnh viện Hữu nghị Việt Đức vừa thông tin về trường hợp tai nạn sinh hoạt rất hy hữu và may mắn bởi chỉ cần que xiên thịt nướn...